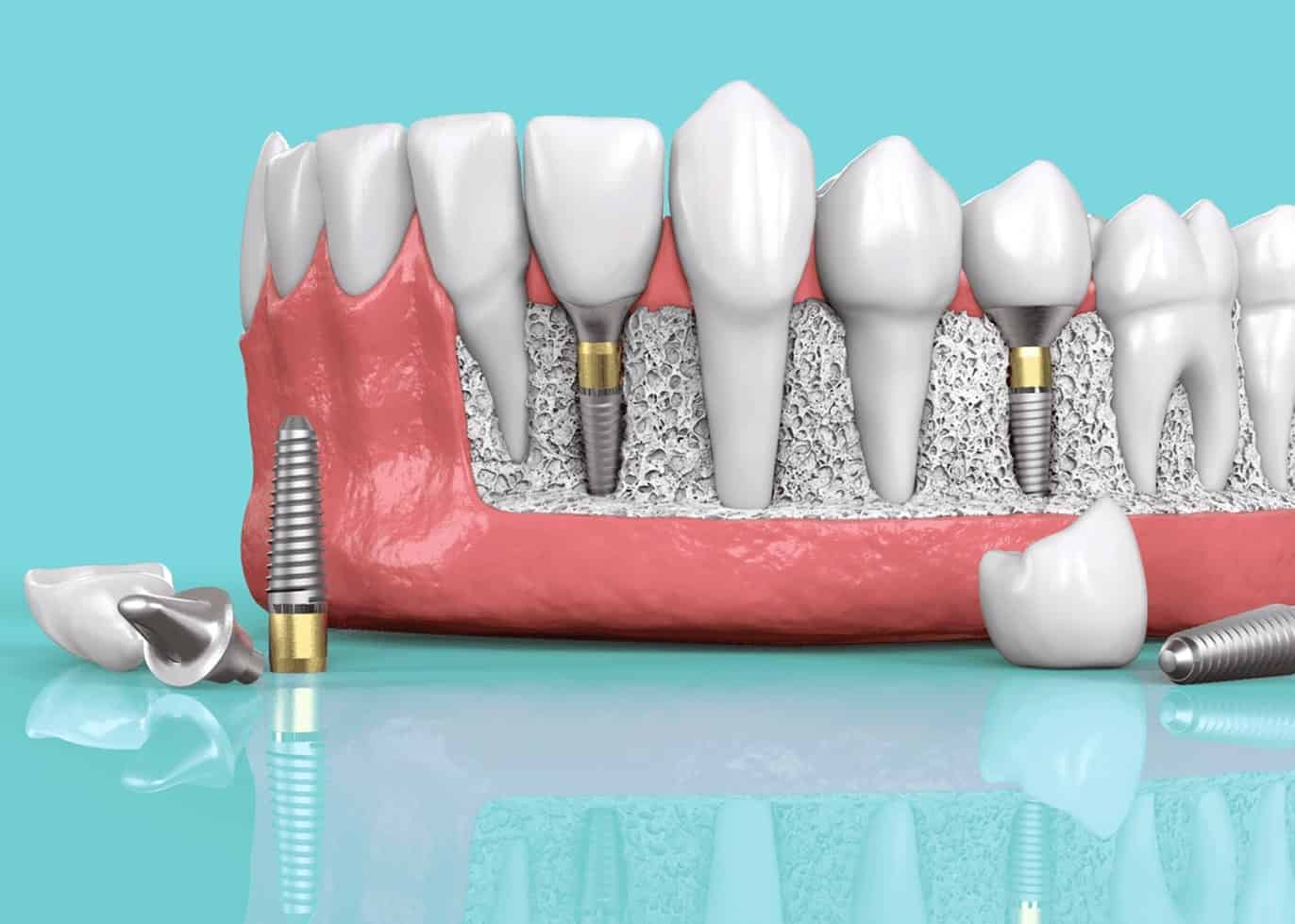
ایمپلنت دندانی یکی از موفق ترین روش های جایگزینی دندان های از دست رفته است، اما موفقیت آن به شدت به میزان و کیفیت استخوان فک بستگی دارد. در بسیاری از بیماران، به ویژه افرادی که دندان خود را مدت ها پیش از دست داده اند، تحلیل استخوان فکی رخ داده و حجم استخوان کافی برای کاشت ایمپلنت وجود ندارد. در این شرایط، پیوند استخوان یا استفاده از پودر استخوان به عنوان یک راهکار بازسازی بافت سخت، نقش کلیدی در ایجاد بستر مناسب برای ایمپلنت ایفا می کند.
پیوند استخوان به معنی افزودن مواد استخوانی یا جایگزین های آن به ناحیه ای از فک است که دچار کمبود حجم یا تراکم شده است. این کار می تواند با استخوان طبیعی بدن بیمار (اتوگرافت)، استخوان اهدایی از فرد دیگر (آلوگرافت)، استخوان حیوانی فرآوری شده (زنوگرافت) یا مواد سنتتیک (آلوپلاست) انجام شود. پودر استخوان یکی از پرکاربردترین فرم های این مواد است که به دلیل قابلیت شکل پذیری، سهولت استفاده و ایجاد محیط مطلوب برای رشد سلول های استخوانی، بسیار محبوب است.
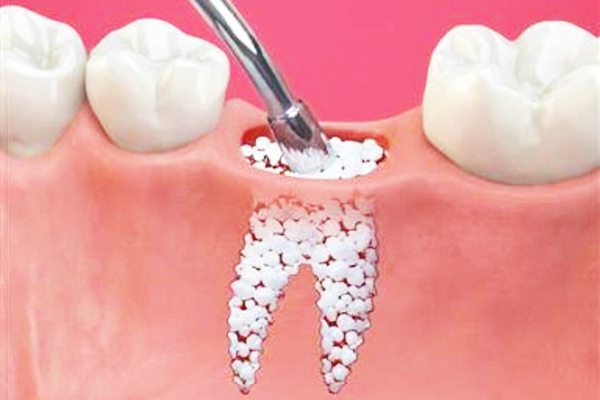
تکنیک های مدرن پیوند استخوان امروز دیگر تنها به جراحی های بزرگ محدود نمی شوند. فناوری های جدید مانند بازسازی هدایت شده استخوان (GBR)، استفاده از فاکتورهای رشد طبیعی مانند PRF و BMP، و متریال های بیولوژیکی نوین باعث شده اند که زمان ترمیم کاهش یافته، احتمال عفونت کمتر شود و درصد موفقیت ایمپلنت تا حد قابل توجهی افزایش پیدا کند.
این مطلب صرفا جهت افزایش آگاهی شما تهیه شده و به هیچ عنوان جایگزین تشخیص یا درمان تخصصی توسط دندانپزشک یا جراح فک و صورت نیست. پیش از هر اقدام جراحی، مشاوره با متخصص الزامی است.
فهرست مطالب
- کاربرد پیوند استخوان در ایمپلنت
- شرایط نیاز بیمار به پیوند استخوان
- مراحل انجام پیوند استخوان برای ایمپلنت
- تکنیک های مدرن پیوند استخوان
- مراقبت ها و توصیه های بعد از جراحی
- جدول مقایسه انواع مواد پیوند استخوانی
- نتیجه گیری
- سوالات متداول
جدول مقایسه انواع مواد پیوند استخوان برای ایمپلنت
| نوع پیوند | منبع تهیه | مزایا | معایب | موارد استفاده رایج |
|---|---|---|---|---|
| اتوگرافت (Autograft) | استخوان خود بیمار (فک، چانه، لگن) | بهترین سازگاری، رشد سریع سلول های استخوانی | نیاز به جراحی دوم، درد محل برداشت | کمبود شدید استخوان، جوانان |
| آلوگرافت (Allograft) | استخوان اهداکننده انسانی | بدون جراحی دوم، آماده استفاده | ریسک ناچیز انتقال بیماری، قیمت بالاتر | تحلیل متوسط استخوان |
| زنوگرافت (Xenograft) | استخوان حیوانی فرآوری شده (معمولا گاو) | ماندگاری طولانی، پایداری حجم | سرعت استخوان سازی کمتر | ایمپلنت با نیاز به پشتیبانی طولانی مدت |
| آلولوپلاست (Alloplast) | مواد سنتتیک (کلسیم فسفات، هیدروکسی آپاتیت) | عدم انتقال بیماری، فراوانی | سرعت ترمیم کمتر از اتوگرافت | موارد خفیف تا متوسط تحلیل |
| پودر استخوان | شکل دانه ای از هر منبع بالا | شکل پذیری بالا، سهولت استفاده | نیاز به غشا یا فیکساسیون برای ماندگاری | اکثر موارد جراحی ایمپلنت |
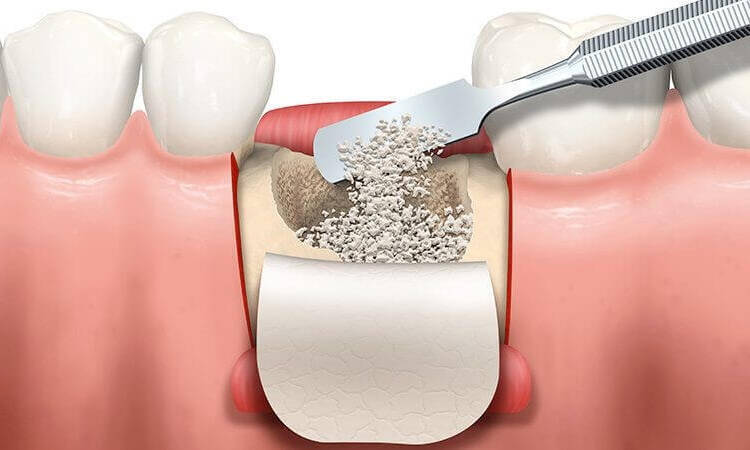
کاربرد پیوند استخوان در ایمپلنت
پیوند استخوان در جراحی ایمپلنت دندانی به هدف افزایش ارتفاع، عرض یا تراکم استخوان فکی انجام می شود. بدون این اقدامات، پایه ایمپلنت نمی تواند پایداری کافی داشته باشد و خطر شکست درمان بسیار بالا می رود.
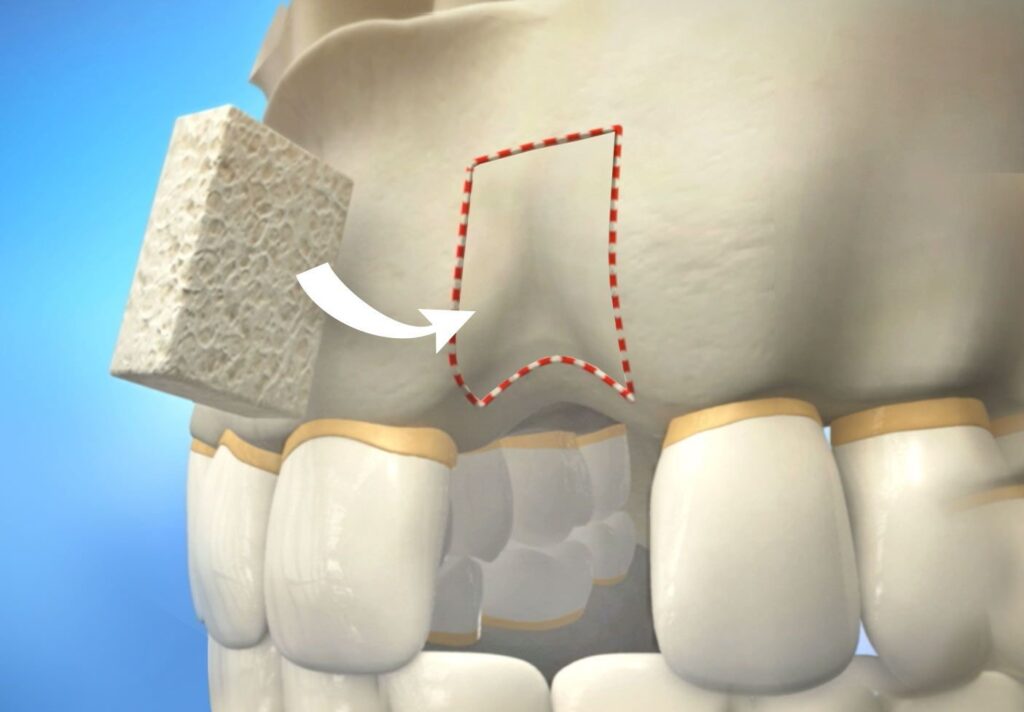
یکی از رایج ترین موارد استفاده از پودر استخوان، پر کردن حفره های باقی مانده بعد از کشیدن دندان است. این کار که به نام Socket Preservation شناخته می شود، مانع تحلیل استخوان و لثه شده و شرایط ایده آل را برای کاشت ایمپلنت بعدی فراهم می کند. همچنین در افرادی که سال ها از بی دندانی گذشته باشد و تحلیل شدید رخ داده باشد، استفاده از تکنیک های بزرگتر مانند Block Graft یا Sinus Lift الزامی است.
پیوند استخوان همچنین می تواند در موارد شکست ایمپلنت یا عفونت اطراف آن (پری ایمپلنتیت) برای بازسازی بافت از بین رفته استفاده شود. این کاربرد به ویژه در ایمپلنت های ناحیه قدام فک که زیبایی اهمیت بالایی دارد، بسیار مهم است.
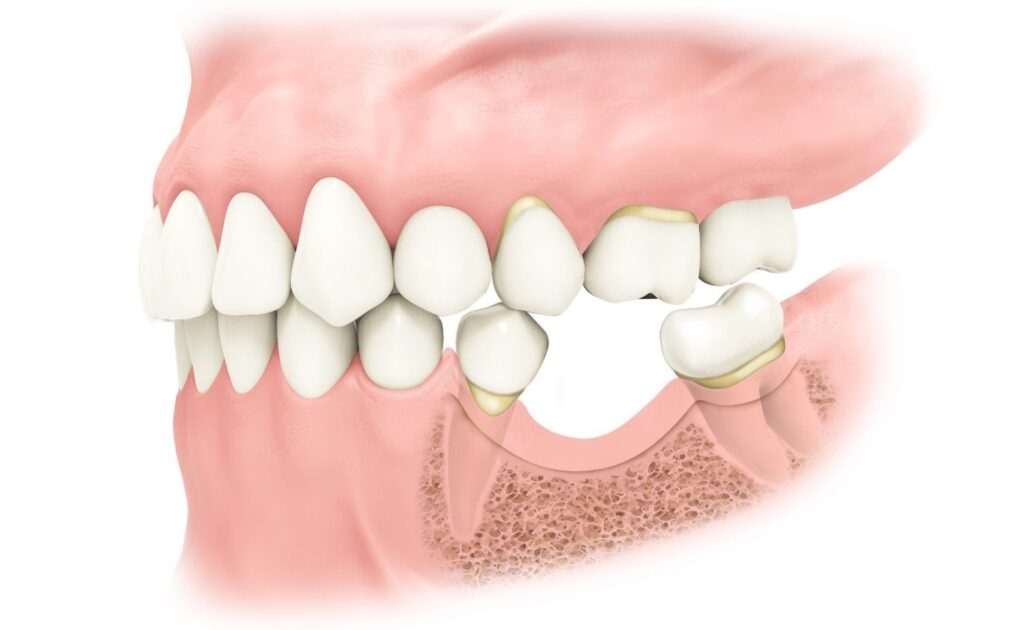
شرایط نیاز بیمار به پیوند استخوان
نیاز به پیوند استخوان به عوامل متعددی بستگی دارد که توسط متخصص ایمپلنت و بر اساس تصاویر رادیوگرافی CBCT ارزیابی می شود. شایع ترین شرایط عبارتند از:
- تحلیل استخوان بعد از کشیدن دندان: که می تواند تنها چند ماه بعد آغاز شود.
- عفونت های مزمن: مثل آبسه های طولانی که بافت استخوانی را تخریب کرده اند.
- ضربه یا شکستگی فک: که باعث از دست رفتن حجم استخوانی شده است.
- بیماری های پریودنتال پیشرفته: که موجب تحلیل تدریجی فک می شود.
- موارد سینوس بزرگ یا کمبود ارتفاع فک بالا: که با تکنیک لیفت سینوس برطرف می گردد.
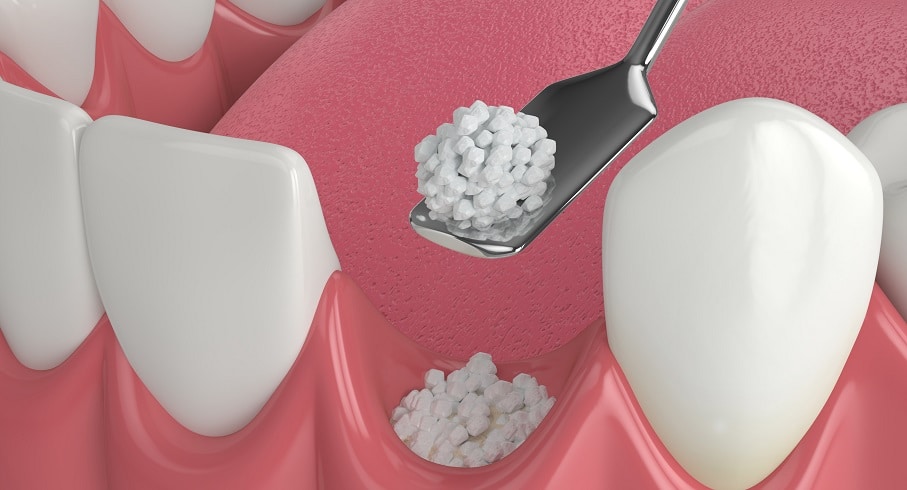
مراحل انجام پیوند استخوان برای ایمپلنت
فرآیند پیوند استخوان برای ایمپلنت چند مرحله اساسی دارد که بسته به نوع تکنیک و شرایط بیمار ممکن است کمی تغییر کند:
- بررسی و برنامه ریزی پیش از هر چیز، دندانپزشک با استفاده از تصویربرداری سه بعدی CBCT، وضعیت فک و میزان تحلیل استخوان را اندازه گیری می کند. این بررسی، نوع ماده پیوندی، کل حجم مورد نیاز و محل قرارگیری را مشخص می کند.
- بی حسی یا بیهوشی بیشتر جراحی ها با بی حسی موضعی انجام می شوند، اما در موارد وسیع، مانند برداشت استخوان از لگن، بیهوشی عمومی الزامی است.
- آماده سازی محل گیرنده در این مرحله، برش در لثه ایجاد شده و ناحیه استخوانی نمایان می شود. با ابزار جراحی، بافت های ملتهب یا غیر فعال برداشته می شوند تا سطحی تمیز و خون آلود برای اتصال بهتر گرافت ایجاد شود.
- قرار دادن پودر یا بلوک استخوان پودر استخوان یا قطعه بلوکی روی محل کمبود استخوان قرار می گیرد. در روش های ترکیبی، ممکن است غشاهای کلاژنی برای جلوگیری از رشد بافت نرم روی گرافت استفاده شوند (Guided Bone Regeneration).
- بخیه و پانسمان پس از بزگشت لثه به محل اولیه و بخیه، پانسمان موضعی انجام می شود. دوره ترمیم معمولا بین 4 تا 9 ماه طول می کشد تا استخوان جدید با بافت میزبان یکپارچه شود.
- مرحله نهایی: کاشت ایمپلنت بعد از اطمینان از تشکیل استخوان کافی، ایمپلنت در موقعیت تعیین شده کاشته می شود.

تکنیک های مدرن پیوند استخوان
پیشرفت های اخیر در علم جراحی و بیولوژی باعث شده که پیوند استخوان سریع تر، کم تهاجمی تر و با درصد موفقیت بالاتر انجام شود. مهم ترین تکنیک های مدرن عبارتند از:
- بازسازی هدایت شده استخوان (GBR) در این روش، از غشاهای قابل جذب یا غیر قابل جذب برای محافظت از پودر استخوان استفاده می شود تا بافت نرم مانع رشد استخوان نشود. این روش به ویژه در تحلیل های محدود بسیار موثر است.
- استفاده از فاکتورهای رشد (PRF، PRP، BMP) فاکتورهای رشد، پروتئین های طبیعی بدن هستند که رشد سلول های استخوانی و رگ زایی را تحریک می کنند. PRF از خون خود بیمار گرفته می شود و ریسک واکنش ایمنی ندارد. BMP ها (Bone Morphogenetic Proteins) نیز در حال حاضر به عنوان پرقدرت ترین محرک های استخوان سازی شناخته می شوند.
- تکنیک های دیجیتال و پرینت سه بعدی امروزه امکان طراحی قالب های شخصی سازی شده گرافت استخوان با پرینت سه بعدی وجود دارد. این قالب ها دقیقا با نقص استخوانی همخوانی دارند و جایگذاری آنها آسان تر است.
- مواد بیولوژیکی نوین استفاده از بیوسرامیک ها، هیدروژل های هوشمند و حامل های دارویی باعث افزایش سرعت یکپارچگی پیوند با استخوان میزبان می شود.
مراقبت ها و توصیه های بعد از جراحی
مراقبت صحیح بعد از پیوند استخوان، تاثیر مستقیم بر موفقیت درمان دارد:
- استفاده منظم از آنتی بیوتیک و داروهای ضد التهاب طبق نسخه پزشک
- پرهیز از جویدن غذاهای سفت روی سمت جراحی شده
- رعایت بهداشت دهان با مسواک نرم و دهانشویه ضد عفونی کننده
- اجتناب از سیگار کشیدن حداقل 4 هفته پس از جراحی
- پیگیری جلسات کنترلی و گرفتن تصاویر رادیوگرافی دوره ای
پیوند استخوان و استفاده از پودر استخوان یکی از مهم ترین ابزارهای جراحان ایمپلنت برای بازگرداندن شرایط ایده آل استخوان فکی است. پیشرفت های علمی در دهه اخیر باعث شده این درمان ها ایمن تر، سریع تر و با نتایج پیش بینی پذیرتر انجام شوند. انتخاب صحیح نوع ماده پیوندی و تکنیک جراحی، همراه با رعایت دقیق مراقبت های بعد از عمل، کلید موفقیت بلندمدت ایمپلنت های دندانی است.
1. آیا پیوند استخوان درد دارد؟
درد در زمان جراحی با بی حسی کنترل می شود و بیمار احساس ناراحتی زیادی ندارد. پس از جراحی، با مصرف داروهای تجویز شده، درد و تورم به حداقل می رسد.
2. مدت زمان ترمیم بعد از پیوند استخوان چقدر است؟
بسته به حجم پیوند و وضعیت بیمار، بین 4 تا 9 ماه زمان نیاز است تا استخوان جدید تشکیل و با بافت میزبان یکپارچه شود.
3. آیا همه بیماران برای ایمپلنت نیاز به پیوند استخوان دارند؟
خیر. تنها بیمارانی که حجم یا تراکم استخوان کافی ندارند، به پیوند استخوان نیاز پیدا می کنند. این موضوع با عکس CBCT مشخص می شود.
منابع معتبر
- American Association of Oral and Maxillofacial Surgeons – Bone Grafting
- ITI Online Academy – Bone Augmentation Techniques
- Aghaloo TL, Moy PK. Which hard tissue augmentation techniques are the most successful in furnishing bony support for implant placement? Int J Oral Maxillofac Implants. 2023.
- Urban IA, Monje A, Lozada JL, Wang HL. Long-term results of vertical bone augmentation: a retrospective study of 123 cases. Clin Implant Dent Relat Res. 2024.
